1. Counselling e diagnostica prenatale invasiva e non invasiva nello studio della storia naturale delle gravi patologie fetali
Un altro grande capitolo di studio e di applicazione clinica è stato quello inerente la diagnostica e il management delle gravidanze con malformazioni fetali, in tutti i distretti valutati.
In tale ambito, il Prof. Noia ha sviluppato soprattutto le possibilità di migliorare l’accuratezza diagnostica per ottimizzare il timing del parto e la prognosi a distanza dei bambini con handicap malformativo.
Le basi concettuali di tali ricerche hanno cercato di sviluppare le seguenti valutazioni:
- la diagnostica prenatale non può prescindere dalla storia naturale di ciascuna malformazione;
- la stessa malformazione può presentare quadri ecostrutturali, nella stessa gravidanza, diversi, nelle diverse epoche gestazionali;
- l’accuratezza deve tendere a discriminare quelle malformazioni o quadri plurimalformativi inquadrabili in forme sindromiche da quelle non sindromiche;
- l’accuratezza non può prescindere dal completamento diagnostico con tecniche invasive integrate.
La finalità degli studi è stata anche quella di acquisire dati dal follow-up, per facilitare e precisare il Counseling alle coppie con tali problematiche evidenziando soprattutto la storia naturale del quadro malformativo evidenziato.
Infatti, ciò è stato possibile grazie all’approccio interdisciplinare e multidisciplinare di vari gruppi con cui il Dipartimento di Ostetricia e Ginecologia ha collaborato ormai da 40 anni per il problema delle gravidanze complicate da malformazioni fetali e gravi fragilità di condizioni fetali incompatibili con la vita extrauterina: la Neonatologia, la Chirurgia Pediatrica, la Neurochirurgia infantile, la Cardiologia Pediatrica, la Neuropsichiatria infantile e il Dipartimento di Neuroscienze con i vari psicologi e psicoterapeuti. È su questo iter di sinergie e scambi di esperienze e competenze che ha trovato facilitazione la nascita dell’Hospice Perinatale al fine di ottimizzare il timing del parto e la qualità di vita dei bambini con handicap e delle loro famiglie e l’accompagnamento anche delle condizioni di terminalità.
Il panorama della solitudine e della confusione delle famiglie con feto malformato incontra un deserto di mancanze che creano sofferenza e alimentano la cultura dello scarto.
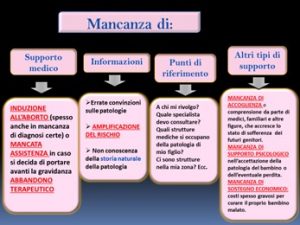
Tre gruppi di terminalità sono stati affrontati in questi anni: i primi due sono indotti dalla non conoscenza della storia naturale, dalla medicina difensiva e da una sorta di accidia intellettuale che fa affermare che non c’è nulla da fare. È proprio il caso di definire una scienza prenatale senza speranza. Il terzo gruppo evidenza le terminalità reali per i quali l’Hospice Perinatale si è speso ampiamente.


2. Terapie fetali invasive e non invasive, trattamenti palliativi prenatali, accompagnamento del bambino con life limiting conditions.
La possibilità di accedere al compartimento fetale con vari ed appropriati dispositivi (aghi, shunts, drenaggi), sotto guida ecografica e con rischio proporzionato per il feto e per la madre, ha reso possibile l’effettuazione di tutto il management clinico e terapeutico che è stato precedentemente descritto. (Approcci diagnostici e terapeutici invasivi ecoguidati).
Le principali metodiche invasive possono essere distinte in:
Procedure che non attraversano il corpo fetale: amnioriduzione nel caso del polidramnios, amnioinfusione nel caso di oligoidramnios, amnio-exchange per alcune condizioni gravi di gastroschisi, cordocentosi e trasfusione intrautero intravascolare e intra peritoneale per l’anemia fetale.
Procedure che attraversano il corpo fetale: paracentesi in caso di ascite, toracentesi in caso di idrotorace, vescicocentesi o cistocentesi in caso di megavescica, pielocentesi in caso di gravi quadri di idronefrosi, posizionamento di shunt in caso di uropatia ostruttiva come atresia o stenosi dell’uretra posteriore.

Le procedure invasive ecoguidate sono state attentamente valutate, sul piano rischio/beneficio, in relazione alla loro invasività e al rischio fetale. La loro valutazione, inoltre, operata anche sul piano etico-morale, ha fatto sì che la condotta diagnostico-terapeutica si mantenesse lontana dal protagonismo tecnico e dall’accanimento terapeutico e, nel contempo, mirasse ad apportare reali benifici alla madre e al feto.
Per tale motivo, per ciascuna tecnica, viene quantificato il rischio proporzionato eticamente accettabile e viene effettuata un’accurata selezione dei casi da sottoporre ad accertamenti diagnostici invasivi. Ogni caso è stato sottoposto ad una valutazione globale sulla reale indicazione all’accertamento diagnostico, considerati i diversi consensus nazionali ed internazionali.
È stato sempre richiesto il consenso informato alla paziente.
Quando la diagnostica non invasiva è integrata con quella invasiva in diverse condizioni fetali di patologie malformative, ritenute sino a pochi anni or sono con scarse prospettive di sopravvivenza, si attua la terapia fetale integrata. Va ricordato che ogni procedura diagnostica sul feto assume, di per sé, anche una valenza terapeutica perché, se da un lato si può studiare e quantificare il liquido drenato, dall’altro questa stessa tecnica opera un miglioramento dell’emodinamica fetale e soprattutto evitando la distensione delle sierose che sono ricche di terminazioni dolorifiche, si attua un vero e proprio trattamento di palliazione analgesica prenatale che quando raggiunge un risultato clinico di sopravvivenza viene definita palliazione clinica. Questi sono realmente i trattamenti palliativi prenatali che amplificano il concetto della cura del feto come paziente adulto. Il conforto di questa impostazione è venuto dai risultati in 2 particolari patologie: l’idrope fetale non immune e le uropatie ostruttive basse. Nell’idrope fetale non immune attraverso il drenaggio meccanico delle raccolte fluide si è ottenuto:
–un miglioramento del ritorno venoso;
–una diminuzione della pressione venosa centrale del feto;
–una migliore compliance espansiva dei polmoni fetali e del diaframma;
–un miglioramento della ipossia anossica, tipica di questa condizione.
Nella uropatia ostruttiva bassa invece, sono sommarizzate nelle due tabelle le 3 finalità e i 6 obiettivi clinici


Un altro aspetto che sintetizza l’utilità di queste procedure invasive è l’amniocentesi evacuativa (o amnioriduzione). La detenzione della parete muscolare uterina comporta due importanti conseguenze: riduzione della possibilità di p-PROM e miglioramento della ipossia relativa nella camera intervillosa. In una condizione con alta mortalità perinatale come la sindrome da trasfusione feto-fetale (TTTS) la sopravvivenza fetale è passata dal 12 al 42%.
Una recente applicazione dell’amnioriduzione è stata effettuata in 16 casi di incontinenza del collo uterino, come ausilio ai cerchiaggi di emergenza per favorire il riposizionamento del sacco amniotico erniato.
L’infusione di soluzione fisiologica, invece, in caso di oligoamnios primitivo, permette di diagnosticare quelle condizioni di agenesia renale per le quali ogni successiva procedura rappresenterebbe un accanimento terapeutico. Inoltre, nell’oligoamnios secondario a p-PROM, l’amnioinfusione favorisce il washing delle concentrazioni batteriche e stimola, attraverso il meccanismo della deglutizione, quei processi biochimici che fondano la produzione del surfactante negli pneumociti di II tipo, con ovvio vantaggio dell’adattamento respiratorio del prematuro.
- Le malattie infettive in gravidanza: toxoplasmosi, rosolia, citomegalovirus, varicella, HIV, sifilide, herpes, Covid-19
In tale ambito il Prof. Noia ha profuso un impegno particolare.
Partendo da uno studio fondamentale sulla toxoplasmosi in gravidanza, iniziato nel 1978 dal Prof. Bellati e dimostrante il successo terapeutico dell’uso della spiramicina dopo sieroconversione certa in gravidanza, ha confermato questi dati con i prelievi di sangue fetale mediante cordocentesi.
In collaborazione con l’Istituto di Microbiologia ha partecipato all’ ottimizzazione dell’uso di micrometodi per la quantificazione e la precisazione diagnostica della infezione fetale. Ciò non solo ha ubbidito al criterio della precisazione diagnostica, ma ha altresì confermato l’importanza del prelievo fetale nelle infezioni materne in gravidanza: è stato ribadito, infatti, che ad ogni infezione materna non corrisponde sempre e comunque l’infezione fetale.
A tale proposito è di particolare rilievo lo studio effettuato dal Prof. Noia, sull’ontogenesi del sistema immune, in relazione a condizioni di ipossia (quella anemica dell’Isoimmunizzazione-Rh e quella ipossica della idrope fetale non immune), che condizionano, in modo diverso, il timing di espressività dei processi maturazionali delle varie popolazioni linfocitarie, nella vita prenatale.
E’ da segnalare uno studio epidemiologico sulla diffusione delle malattie infettive cui ha partecipato, insieme ad altri colleghi, collaborando con l’Istituto di Igiene della nostra Università.
La diffusione dell’uso di sonde di biologia molecolare e di anticorpi monoclonali per l’immunologia del feto è stata la naturale evoluzione di questi studi sulla vita prenatale.
Inoltre, negli ultimi 5 anni, la precisazione diagnostica dell’eventuale infezione fetale, particolarmente per le malattie virali come CMV e Rosolia, ha permesso di tranquillizzare centinaia di pazienti che si presentavano con una sicura sieroconversione avvenuta in gravidanza e che erano già state avviate alla interruzione volontaria di gravidanza.
Tali dati si traducono in un Counseling più corretto per la coppia in esame e portano a scegliere più serenamente e meno drammaticamente qualora la precisazione diagnostica venga ottenuta.


